Ödem-Checker: Ist Ihre Schwellung ein Warnsignal?
Sind beide Beine/Knöchel etwa gleichmäßig geschwollen?
Haben Sie Schwierigkeiten beim Flachliegen oder Atemnot bei leichter Anstrengung?
Haben Sie in letzter Zeit (besonders bei Diabetes-Medikamenten) plötzlich mehr als 1 kg zugenommen?
Nehmen Sie Medikamente wie Amlodipin, Prednison, Gabapentin oder Pioglitazon ein?
⚠️ Medizinischer Notfall!
Ihre Antworten weisen auf ein potenziell kritisches Geschehen hin (z.B. Verdacht auf Thrombose oder Lungenödem).
Einseitige Schwellungen oder Atemnot können lebensbedrohliche Zustände signalisieren.
⚠️ Ärztliche Abklärung empfohlen
Es gibt Hinweise auf eine systemische Belastung (z.B. plötzliche Gewichtszunahme).
Bitte vereinbaren Sie zeitnah einen Termin bei Ihrem Hausarzt, um die Dosierung Ihrer Medikamente zu prüfen oder Organfunktionen (Herz/Niere) zu untersuchen.
ℹ️ Mögliche Nebenwirkung
Ihre Symptome passen zum Muster einer medikamentenbedingten Nebenwirkung (beidseitig, kein Notfall-Symptom).
Empfohlene erste Schritte:
- Beine 4x täglich 15-20 Min. über Herzniveau hochlagern.
- Salzkonsum reduzieren (unter 2.000 mg/Tag).
- Sprechen Sie bei Ihrem nächsten Termin über Alternativen mit Ihrem Arzt.
Wichtig: Setzen Sie Medikamente niemals eigenständig ab!
Stellen Sie sich vor, Sie ziehen abends Ihre Lieblingsschuhe an und merken, dass sie plötzlich viel zu eng sind. Ihre Knöchel sehen aus wie kleine Ballons, und wenn Sie mit dem Finger hineindrücken, bleibt eine kleine Delle zurück. In vielen Fällen stecken keine schweren Organprobleme dahinter, sondern die Medikamente, die wir täglich einnehmen. Das Problem ist: Wir neigen dazu, diese Medikamentenbedingte Schwellungen als "normale Nebenwirkung" abzutun, während sie in Wahrheit ein Warnsignal unseres Körpers sein können.
Ein Ödem ist eine Ansammlung von Flüssigkeit in den Geweben des Körpers, die entsteht, wenn Kapillaren Flüssigkeit in das umliegende Gewebe abgeben. Während ein leicht geschwollener Fuß nach einem langen Flug oft harmlos ist, kann die Kombination aus einem neuen Medikament und Schwellungen gefährlich werden. In den USA erleben beispielsweise jährlich etwa 4,4 Millionen Menschen solche medikamenteninduzierten Ödeme. Die zentrale Frage ist nicht nur, warum das passiert, sondern wie man unterscheidet, ob es sich um eine lästige Nebenwirkung oder ein lebensbedrohliches Symptom wie Herzinsuffizienz handelt.
Welche Medikamente lösen Schwellungen aus?
Nicht jedes Medikament wirkt gleich auf den Wasserhaushalt. Einige verändern den Druck in den Blutgefäßen, andere beeinflussen direkt die Nierenfunktion oder die Hormonbalance. Besonders häufig sind folgende Gruppen betroffen:
- Blutdrucksenker (Calciumkanalblocker): Wirkstoffe wie Amlodipin führen bei 10 bis 20 % der Nutzer zu peripheren Ödemen. Interessant ist hier die Dosisabhängigkeit: Bei einer Tagesdosis von 10 mg leiden etwa 25 % der Patienten unter Schwellungen, während es bei 5 mg nur 15 % sind.
- Neuropathische Schmerzmittel: Gabapentin verursacht bei etwa 8 % der Patienten Ödeme, während Pregabalin eine ähnliche Rate von etwa 6 % aufweist.
- Diabetes-Medikamente: Thiazolidindione wie Pioglitazon führen bei 4 bis 8 % der Betroffenen zu signifikanten Wassereinlagerungen. Hier ist besondere Vorsicht geboten, da die Flüssigkeit auch in der Lunge landen kann.
- Kortikosteroide: Medikamente wie Prednison verursachen bei 20 bis 30 % der Patienten Flüssigkeitsansammlungen, sofern die Dosis über zwei Wochen hoch bleibt.
- Hormonpräparate: Die orale Empfängnisverhütung oder Hormonersatztherapien können bei einem kleinen Teil der Frauen (ca. 5 bis 15 %) zu milden Schwellungen führen.
| Medikament / Gruppe | Häufigkeit der Schwellungen | Besonderheit |
|---|---|---|
| Amlodipin | 10 - 25 % | Stark dosisabhängig |
| Prednison | 20 - 30 % | Tritt oft bei Langzeitanwendung auf |
| Pioglitazon | 4 - 8 % | Risiko für Herzbelastung |
| Gabapentin | ca. 8 % | Oft an den Unterschenkeln |
Wann wird aus einer Nebenwirkung ein Notfall?
Das Problem bei Ödemen ist, dass sie oft maskiert werden. Ein Patient nimmt Amlodipin und bekommt geschwollene Knöchel. Er denkt: "Das ist die Nebenwirkung des Medikaments." Aber was, wenn die Schwellung eigentlich von einer beginnenden Herzschwäche kommt? Mediziner warnen davor, alles blind auf das Medikament zu schieben, besonders bei Menschen über 65 Jahren.
Es gibt klare Warnsignale, die einen sofortigen Arztbesuch erfordern. Wenn die Schwellung einseitig auftritt - also nur ein Bein dick ist - könnte es sich um eine tiefe Venenthrombose handeln. In 95 % der Fälle unterscheidet sich der Umfang des betroffenen Beins um 2 cm oder mehr vom gesunden Bein. Das ist ein medizinischer Notfall.
Ein weiteres Warnsignal ist die sogenannte Atemnot. Wenn Ihnen das Flachliegen schwerfällt (Orthopnoe) oder Sie bei leichter Anstrengung außer Atem kommen, könnte das ein Zeichen für ein Lungenödem sein. Besonders bei Diabetes-Medikamenten wie Pioglitazon ist eine Gewichtszunahme von mehr als 5 % innerhalb eines Monats ein Alarmzeichen, das zum sofortigen Absetzen des Medikaments unter ärztlicher Aufsicht führen sollte.
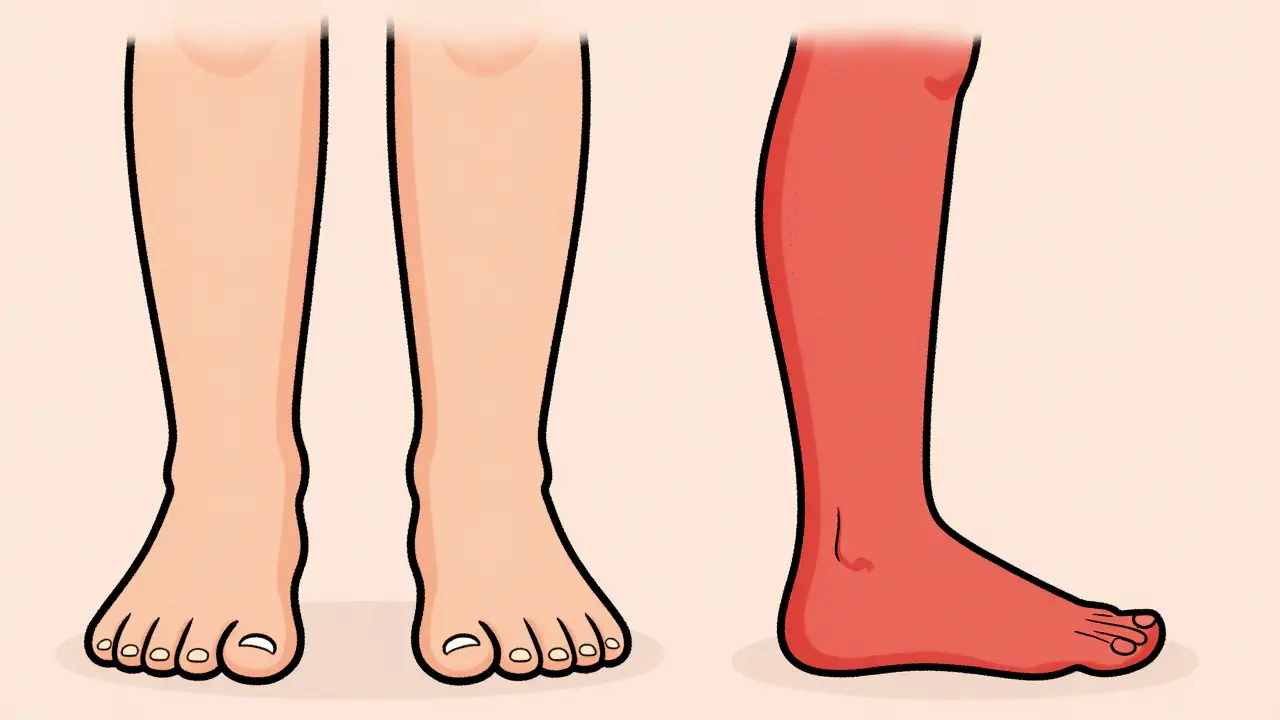
Die Differenzierung: Medikament vs. Organversagen
Um zu wissen, ob man sich wirklich Sorgen machen muss, hilft ein Blick auf die Symmetrie und die Begleitsymptome. Medikamentenbedingte Ödeme sind meist beidseitig (bilateral) und betreffen vor allem die Knöchel und Unterschenkel. Pathologische Ödeme hingegen haben oft spezifische Muster:
- Herzinsuffizienz: Die Schwellungen nehmen meist im Laufe des Tages zu und sind abends am stärksten.
- Nierenerkrankungen: Hier treten oft massive beidseitige Schwellungen auf, die oft mit einer Eiweißausscheidung im Urin einhergehen.
- Leberzirrhose: Neben den Beinen schwillt hier oft der Bauchraum an (Aszites).
- Lymphedeme: Nach Krebsbehandlungen (z. B. Lymphknotenentfernung in der Achsel) entstehen Schwellungen, die sich im Gegensatz zu Medikamenten-Ödemen meist nicht über Nacht durch Hochlagern bessern.
Praktische Strategien zur Linderung
Wenn Ihr Arzt bestätigt hat, dass die Schwellungen eine harmlose Nebenwirkung sind, gibt es mehrere Wege, den Alltag zu erleichtern. Es geht nicht darum, das Medikament blind abzusetzen, sondern die Symptome zu managen.
Eine der effektivsten Methoden ist die konsequente Hochlagerung. Wenn Sie die Beine viermal täglich für etwa 15 bis 20 Minuten über Herzniveau heben, kann der Umfang der Knöchel innerhalb von 48 Stunden spürbar sinken. Viele Patienten unterschätzen diesen Effekt, doch die klinischen Daten zeigen eine deutliche Reduktion der Flüssigkeitsansammlung.
Zudem helfen Kompressionsstrümpfe mit einem Druck von 20-30 mmHg. Diese drücken die Flüssigkeit aktiv zurück in die Blutbahn und reduzieren das Ödemvolumen innerhalb einer Woche oft um bis zu 30 %. Ein weiterer wichtiger Faktor ist die Ernährung. Eine Reduktion der Natriumzufuhr auf unter 2.000 mg Salz pro Tag kann bereits innerhalb von 72 Stunden eine messbare Besserung bewirken.
Ein einfacher Trick zur Selbstkontrolle ist das tägliche Wiegen. Wenn Sie innerhalb kurzer Zeit plötzlich 1 kg (ca. 2,2 lbs) mehr auf der Waage haben, ohne dass Sie mehr gegessen haben, ist das meist kein Fett, sondern Wasser. Dies ist ein wichtiger Indikator, um rechtzeitig beim Arzt vorzusprechen, bevor es zu einer schweren Überwässerung kommt.

Zukunft der Überwachung und neue Ansätze
Die Medizin bewegt sich weg von der reinen Beobachtung hin zur präzisen Messung. Inzwischen gibt es tragbare Geräte, die mittels Bioimpedanz Flüssigkeitsansammlungen mit einer Sensitivität von über 90 % erkennen können, noch bevor man die Schwellung im Spiegel sieht. Auch in der Pharmakologie wird gearbeitet: Es gibt Studien zu neuen Formulierungen von Blutdrucksenkern, die die gewünschte Wirkung haben, aber das Risiko für Ödeme drastisch senken sollen.
Dennoch bleibt die größte Herausforderung die sogenannte Polypharmazie, besonders bei älteren Menschen. Wenn jemand gleichzeitig ein Diuretikum gegen Herzschwäche und einen Calciumkanalblocker gegen Bluthochdruck nimmt, bekämpfen die Medikamente quasi gegenseitig ihre Nebenwirkungen. Hier ist ein multidisziplinärer Ansatz gefragt, bei dem Kardiologen und Hausärzte eng zusammenarbeiten.
Ist jede Schwellung an den Knöcheln eine Nebenwirkung?
Nein. Schwellungen können auch durch lange Flüge, Hitze, Venenschwäche oder schwere Erkrankungen der Leber, Niere und des Herzens entstehen. Wenn Sie jedoch kurz nach Beginn einer neuen Medikation (z. B. Amlodipin oder Gabapentin) Schwellungen bemerken, ist ein Zusammenhang sehr wahrscheinlich.
Kann ich die Medikamente einfach absetzen, wenn meine Beine schwellen?
Auf keinen Fall. Das plötzliche Absetzen von Blutdrucksenkern oder neurologischen Medikamenten kann zu gefährlichen Blutdruckspitzen oder Entzugserscheinungen führen. Besprechen Sie eine Dosisanpassung oder einen Wirkstoffwechsel (z. B. von Amlodipin auf Losartan) immer mit Ihrem Arzt.
Helfen Entwässerungstabletten (Diuretika) bei Medikamenten-Ödemen?
Manchmal, aber sie sind oft nicht die erste Wahl bei Calciumkanalblocker-Ödemen. Diuretika entziehen dem Körper Wasser und Salze, was bei bestimmten Patienten zu Elektrolytmangel führen kann. Kompressionsstrümpfe und Bewegung sind oft die sicherere erste Strategie.
Warum schwellen die Beine bei Diabetes-Medikamenten wie Pioglitazon an?
Diese Medikamente beeinflussen die Natriumrückresorption in den Nieren, wodurch der Körper mehr Wasser zurückhält. Das ist besonders kritisch, weil diese Flüssigkeit auch in die Lungenbläschen gelangen kann, was zu einer Herzbelastung führt.
Wann genau muss ich sofort den Notruf wählen?
Sofortige Hilfe ist nötig, wenn die Schwellung nur an einem Bein auftritt (Verdacht auf Thrombose), wenn Sie plötzlich starke Atemnot bekommen oder wenn das Gesicht und die Lippen anschwellen (Verdacht auf allergischen Schock).
Nächste Schritte und Troubleshooting
Wenn Sie bemerken, dass Ihre Beine schwellen, gehen Sie am besten so vor:
- Dokumentation: Schreiben Sie auf, wann die Schwellung begann und welche Medikamente Sie in den letzten 4 Wochen neu eingenommen oder dosisgesteigert haben.
- Symmetrie-Check: Prüfen Sie, ob beide Beine gleichmäßig betroffen sind. Wenn nein: Sofort zum Arzt.
- Gewichtskontrolle: Wiegen Sie sich morgens nach dem Aufstehen. Eine schnelle Zunahme signalisiert Flüssigkeitsstau.
- Hausmittel testen: Versuchen Sie es zwei Tage lang mit konsequentem Hochlagern und weniger Salz. Wenn keine Besserung eintritt, ist ein Arztbesuch notwendig.
- Arztgespräch: Fragen Sie gezielt nach Alternativen. Oft kann ein Wechsel in eine andere Wirkstoffklasse das Problem lösen, ohne den therapeutischen Erfolg zu gefährden.
